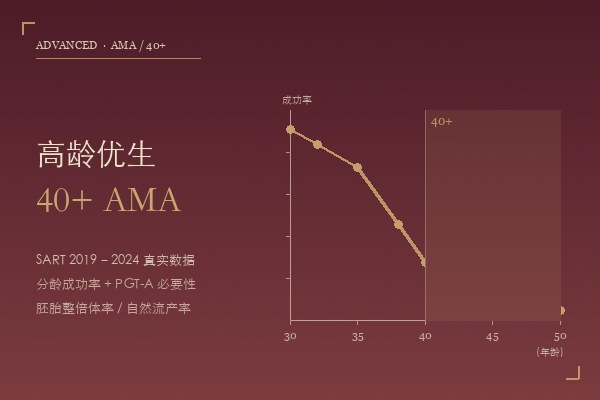
分龄成功率曲线
SART(美国辅助生殖技术学会)汇总了 2019–2024 年全美约 47 万周期数据,40 岁以上自体卵子周期的活产率呈现非线性陡降:
| 年龄 | 单次取卵周期活产率 | 整倍体胚胎率 |
|---|---|---|
| 40 岁 | 22.4% | ~38% |
| 41 岁 | 17.1% | ~32% |
| 42 岁 | 11.8% | ~26% |
| 43 岁 | 6.9% | ~18% |
| 44 岁 | 3.4% | ~12% |
| ≥ 45 岁 | < 2% | < 8% |
注意:这里的"活产率"是指单次取卵周期的最终结果,包含了取卵、受精、培养、移植、着床、妊娠维持的全部环节。
关键拐点
40 → 42 岁,活产率减半;42 → 44 岁,再次减半。这两道台阶决定了 40+ 试管的时间敏感性 — 每延迟一年,等价于失去一半成功率。
为什么 PGT-A 在 40+ 几乎是必选
40 岁后卵子非整倍体率(染色体异常率)上升至 50% 以上,42 岁达 70%+,45 岁超过 85%。这些异常胚胎即便移植成功,也会以早期生化妊娠或自然流产形式被淘汰。
PGT-A(胚胎植入前非整倍体筛查)可在移植前识别整倍体胚胎,使 40+ 人群的单次冻胚移植活产率从 12–18% 提升至 45–55% — 这是少数对该年龄段有显著临床意义的技术之一。
PGT-A 不能解决什么
- 不能提升整倍体率,只能识别整倍体率
- 对于一次取卵仅得 1–2 枚囊胚的极低储备人群,PGT-A 反而可能"无胚可移"
- 不能筛查嵌合胚胎(mosaic)的发育潜力,这部分胚胎需要医生与遗传咨询师联合判读
累积策略:更现实的路径
对 40+ 人群,"一次成功"不是合理目标,"2–3 周期累积 + PGT-A 筛查 + 单胚移植"是更可执行的路径。常见组合:
- 40–41 岁:2 个完整周期累积 4–6 枚囊胚,PGT-A 后期望整倍体胚胎 1–3 枚
- 42–43 岁:3 个周期累积 4–5 枚囊胚,期望整倍体 1–2 枚
- ≥ 44 岁:3 个周期可能仍仅得 0–1 枚整倍体,需提前与医生讨论捐卵备选
促排方案选择
40+ 人群对长方案的承受度较低,常用方案为:
- 拮抗剂方案:9–11 天完成,适合 AMH > 0.8 ng/mL
- 微刺激:克罗米芬+少量 Gn,适合 AMH < 0.8
- 双促排(Duo-Stim):同一周期内 2 次取卵,把 6 周缩短到 3 周
- 自然周期:仅在极低储备且患者明确知情同意下使用
风险与告知义务
40 岁后试管的母体风险也同步上升:妊娠期高血压发生率提高 3–4 倍,妊娠糖尿病提高 2–3 倍,自然流产率达 40%+。任何一家专业生殖中心都应在治疗前,把这些与成功率同等重要的数据明确告知患者。